
Wunddokumentation in der Pflege
„Was nicht dokumentiert ist, gilt als nicht gemacht!“ In der Pflege und in Therapiemaßnahmen ist die Wunddokumentation ein unerlässliches Instrument, um die die Qualitätssicherung der Maßnahmen zu gewährleisten. Für alle Beteiligten ist es daher von großer Bedeutung, eine ausführliche und lückenlose Aufzeichnung aller auftretenden Wunden und den entsprechenden Heilungsverlauf darzustellen.
Standard Systeme stellt Ihnen für die detaillierte Wunddokumentation Formulare zur Verfügung, die Ihnen die Aufzeichnungen erleichtern. Somit ist eine effizientere Zeiteinteilung für die Pflegekräfte möglich. Im Folgenden haben wir Ihnen alle wichtigen Informationen zur Wunddokumentationen zusammengefasst.
Unerlässliche Bestandsaufnahme der Wunddokumentation
Beim ersten Erkennen einer Wunde müssen Pflegekräfte mit der Wunddokumentation beginnen. Dabei wird nicht nur die aktuelle Wundsituation erfasst, auch kann aus den beobachteten Daten herausgelesen werden, wie sich der Heilungsverlauf gestalten kann. Dazu sind vor allem drei Fragestellungen relevant:
- Was muss in die Wunddokumentation aufgenommen werden?
- Wie wird die Wunddokumentation richtig geführt?
- Wieso müssen die Informationen erfasst werden?
Benötigte Informationen in der Aufnahme von Wunden und Verletzungen
Die vollständige Dokumentation kann in vorgefertigten Formularen erfolgen. Dabei sollten diese so wenig wie möglich Freitextfelder enthalten, um Interpretationen zu verhindern. Die Wunddokumentation ist in der Pflege rechtlich vorgeschrieben und darf bei Eintreten nicht vernachlässigt werden.

Was?
Zu diesem Bereich der Aufzeichnungen gehört eine vollständige Anamnese, die zum einen aus patientenbezogenen, aber auch aus wundspezifischen Informationen besteht.
Dem Betroffenen zuzuordnen sind Angaben über
- die Personen selbst
- Vorerkrankungen
- Gewohnheiten
- Süchte
- Mobilität
- Medikamentenverordnungen
- Allergien
- Kontinenz-Zustand.
Im Hinblick auf die Wunde müssen spezifische Informationen erfasst werden:
- Größe
- Tiefe
- Umgebung der Wunde
- Aussehen des Wundrandes
- Von der Wunde ausgehende Gerüche und Schmerzen
- Infektionszeichen
- Medizinische Wundanamnese
- Austretende Wundflüssigkeit
Um eine vollständige Wunddokumentation zu erhalten, können entsprechende Fotos der Akte beigelegt werden, die unterstützende Informationen vermitteln.
Wie?
Um die richtigen Begrifflichkeiten zu finden, die den tatsächlichen Zustand der Wunde beschreiben, sind in der Pflege Formulierungshilfen zu finden, die keinen Interpretationsspielraum zulassen. Bei Größenangaben sollte immer ein Lineal oder Maßband genutzt werden. Die Wundlokalisation muss die korrekte Bezeichnung des Körperteils aufweisen.
Vielfältiger stellt sich die Beschreibung der Wundumgebung dar:
- Haarlos
- Trocken
- Schuppig
- Rissig
- Feucht
- Gerötet
- Mit Ekzemen überzogen
Auch der Wundrand und der Zustand der Wunde können durch unterschiedliche Beschaffenheiten beschrieben werden:
- Wulstig
- Flach
- Hyperkeratös
- Zerklüftet
- Intakt
- Gerötet
- Nekrotisch
Das Exsudat muss in zweierlei Form dokumentiert werden. Zum einen der Zustand der austretenden Wundflüssigkeit, zum anderen aber auch die Quantität. Umfänglicher wird die Wunddokumentation in der medizinischen Wundanamnese. Hierfür werden Klassifizierungen und vorgeschriebene Standards verlangt, die die Wunde und deren Entstehung sowie bisherige Behandlungen beschreiben.
Wieso?
Bei allen Therapieformen in der Pflege ist die Wunddokumentation gesetzlich vorgeschrieben. Damit lassen sich die Qualität der Behandlung sicherstellen, die Beweisführung verdeutlichen und zugleich alle Informationen innerhalb der Therapie nachvollziehbar machen. Auch die Zielsetzung der Wunddokumentation ist eindeutig: Mit den Darstellungen lassen sich die Therapien individuell planen und die Ergebnisse pflichtgemäß erfassen.
Um die Wunddokumentation rechtssicher zu gestalten, muss jede Veränderung und jede Maßnahme erfasst werden.
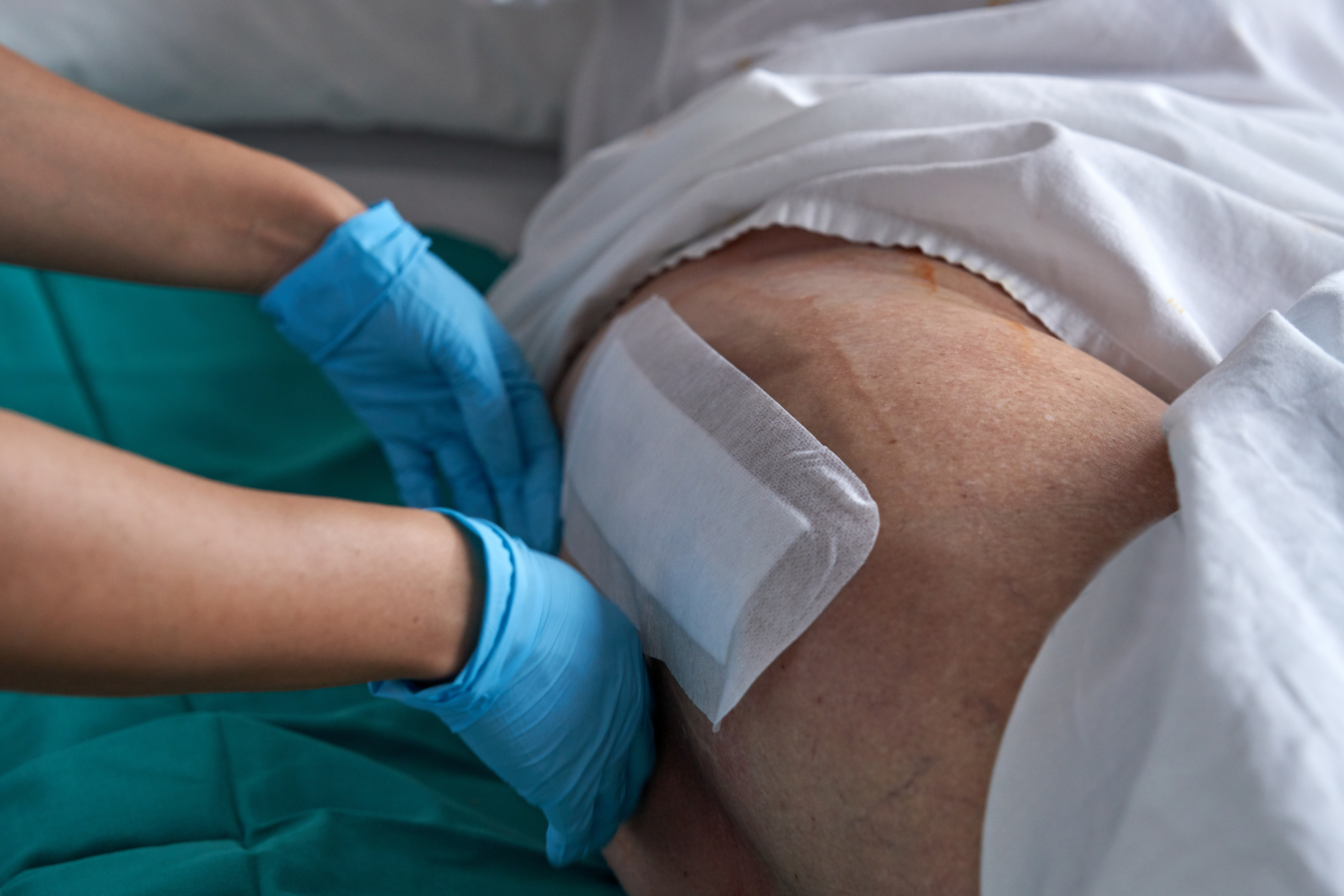
Fotodokumentation von Wunden
Um die schriftlichen Darstellungen zu untermalen und die Wunden für alle Pflegekräfte zu visualisieren, ist die Fotodokumentation empfohlen. Neben der ausführlichen Beschreibung über Wundgröße, Lokalisation oder Zustand können Fotos die Wunddokumentation hilfreich ergänzen. Um diese zusätzliche Wunddokumentation vorzunehmen, müssen Pflegekräfte im Vorfeld die Einverständniserklärung des Betroffenen einholen, um nicht die Persönlichkeitsrechte zu verletzen.
Bei der ersten Kenntnisnahme der Wunde wird diese aufgenommen und der Patientenakte zugeführt. Das Verfahren ist bei der papiergestützten Patientenakte ebenso möglich wie bei der digitalen Dokumentation mit einer Pflegesoftware.
Etwa alle ein bis zwei Wochen wird die Wunde erneut fotografisch festgehalten, um Fortschritte zu erkennen. Ebenfalls dokumentiert wird bei Abschluss der Wundbehandlung. Relevant für die Wunddokumentation ist auch das notwendige Bild, wenn Veränderungen auftreten, chirurgische Eingriffe vorgenommen wurden oder sich der gesamte Wundbefund ändert.
Für das richtige Foto gelten dabei einige Anforderungen:
- Das Bild muss eindeutig dem Patienten zugeordnet werden und mit Namen, Datum und den Wundeigenschaften versehen werden.
- Ein großflächiges Bild für die bessere Übersicht und zur Einordnung der Lokalisation ist sinnvoll.
- Die Wunde muss deutlich auf 1/3 des Fotos abgebildet sein, um alle beschriebenen Merkmale zu erkennen.
- Das Motiv muss immer im gleichen Abstand und Winkel fotografiert werden.
- Bestenfalls lassen sich hochwertige Kameras mit Makrofunktion dafür einsetzen.
- Farbdarstellung und Bildschärfe müssen realistisch gewählt werden.
- Die Aufnahme der Wunde muss nach der Wundreinigung stattfinden.
- Der Hintergrund der Wunde soll möglichst einfarbig sein und darf keine weiteren Gegenstände oder Personen beinhalten. Ebenfalls müssen Reflexionen und Spiegelungen vermieden werden.
Verpflichtende Standards in der Wunddokumentation
Um die rechtssichere Wunddokumentation zu verdeutlichen, helfen nicht vorgefertigte Formulare, die nur noch ausgefüllt werden, es werden auch an die Formulierungen spezielle Ansprüche gestellt.
Für die medizinische Wunddokumentation sind auch vorausgegangene Grunderkrankungen aufzunehmen. So werden Wunden, die aufgrund eines Dekubitus entstehen, nach EPUAP beurteilt.
Diabetische Fußerkrankungen sind nach Wagner / Armstrong klassifiziert. Die Einteilung einer chronisch venösen Insuffizienz erfolgt nach CEAP oder Widmer. Die Verschlusskrankheit pAVK hat Fontaine einer Einteilung unterzogen. Werden diese Standards für die Wunddokumentation genutzt, können bereits an dieser Stelle Unklarheiten aus dem Weg geräumt werden.
